L’affaire des cancers pédiatriques de Sainte-Pazanne, celle des épandages de pesticides en bordure de cultures ou les polémiques sur les effets de la pollution par le diesel et les microparticules, témoignent du décalage, du fossé qui s’est creusé entre les craintes de la population et les non-réponses apportées par des autorités censées la protéger. C’est au minimum la faillite du dialogue et de la communication. Une absence de modestie devant les faits. Même en l’absence de substrat, de crainte a priori justifiée, une peur, une mobilisation ou des contre-arguments témoignent au minimum que quelque chose ne va pas ; ce qui mérite d’être écouté, respecté. Nous avons tellement peu de certitudes à leur opposer !
Si les vingt dernières années ont généré un foisonnement d’outils et de méthodes d’analyse extrêmement puissantes, les approches de la santé publique semblent être restées peu ou prou les mêmes ; en tout cas en décalage avec les défis que posent la multiplication des agents potentiellement pathogènes et leurs possibles interactions et potentialisation. En décalage aussi avec la « démocratie sanitaire » vue par les réseaux sociaux.
Le dogme opposé aux alertes reste trop souvent celui de la preuve : « un effet doit avoir une cause » ; si une relation causale n’est pas mise en évidence, alors le phénomène est au plus douteux ou doit être rangé dans la catégorie des artefacts ou des erreurs d’appréciation. Ce crédo conservateur s’est paradoxalement durci durant la crise de la COVID alors que la hauteur des défis qu’elle générait aurait exigé plus d’intelligence et de créativité.
Les types de pollution et les défis ont sacrément évolué depuis 1849 quand le père de l’épidémiologie, John Snow, démontrait en analysant la répartition des cas sur la carte de Londres que l’agent causant le choléra se trouvait certainement dans l’eau de boisson pompée dans la Tamise : certaines zones (celles où les pompages étaient faits en aval) étaient fortement atteintes quand d’autres (alimentées par de l’eau d’amont) l’étaient très peu. Cette première analyse en « clusters » (agrégats) a abouti à mettre en évidence le lien entre eau de boisson et choléra même si l’agent pathogène n’a été découvert que plus tard … ce qui n’a nullement empêché l’action et la prévention.
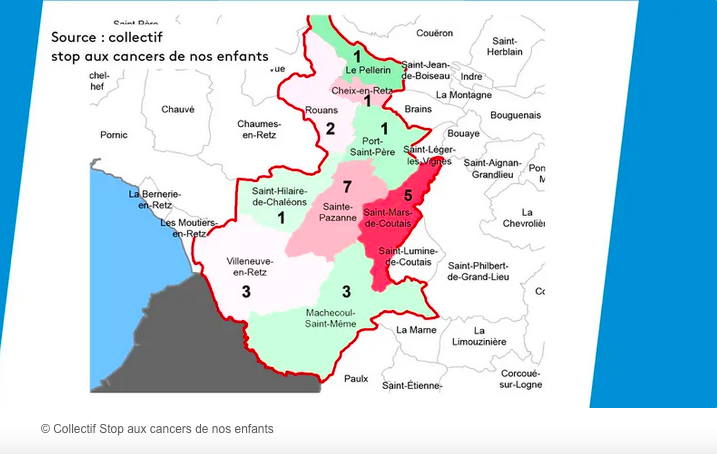
Pour Sainte-Pazanne, la priorité n’était pas de trouver la cause de cet excès apparent de cancers pédiatriques mais de savoir s’il y avait une fréquence « anormale » ou pas. Dans le domaine des faibles nombres de cas ou des zones géographiques limitées, les analyses statistiques classiquement utilisées sont peu opérantes et demandent impérativement d’être complétées par d’autres approches.
Prenons l’exemple d’un cancer rare dont l’incidence annuelle appliquée à la population de Sainte-Pazanne ferait attendre la survenue d’un seul cas en une année. La statistique (distributions binomiale et de Poisson) répond que l’on ne pourra conclure à un excès de cas que si l’on en dénombre non pas 1 mais 6 durant la période. En dessous, c’est « non significatif ». L’erreur serait alors de conclure sur cette base qu’il s’agit d’une vue de l’esprit sans chercher à aller plus loin : une fréquence multipliée par 3 ou 4 serait tout sauf anodine ! L’autre approche utilisée par les experts sanitaires à Sainte-Pazanne fut d’analyser le nombre de cas sur une période plus longue et un territoire plus étendu. On comprend bien la logique : éviter de conclure à une augmentation anormale alors qu’il peut s’agir d’une simple bouffée sporadique de cas liée aux fluctuations du rythme de survenue. Fort bien, sauf si on en fait un parapluie. Si John Snow avait pratiqué cela, il n’aurait pas mis en évidence les clusters qui l’ont amené à conclure que l’agent infectant était véhiculé par l’eau de boisson. Ne pas regarder les cas sur une année mais sur plusieurs est également logique à condition d’être conscient que ce lissage peut masquer une augmentation récente de la fréquence qui est justement la question posée.
Dans la santé publique moderne, les zones grises, celles de l’incertitude, sont, de loin, plus fréquentes que les preuves, finalement bien rares. La tentation politique et rationaliste est évidemment forte de les faire disparaître en assimilant de façon commode « absence de preuve et preuve d’absence ». Et pourtant, c’est sur ces zones que l’épidémiologie moderne doit travailler en priorité. Les approches permettant de générer un conclusion « scientifiquement raisonnable » et consensuelle, même en incertitude patentée, existent et permettent généralement d’éviter le double piège de la santé publique : inquiéter à tort et négliger un risque. Respecter les faits et se parler, c’est déjà la moitié du chemin .
Bernard Bégaud